Una crisi epilettica è un evento clinico caratterizzato dalla “ricorrenza transitoria di segni e/o sintomi dovuti a una attività neuronale anomala, eccessiva o sincronizzata a livello cerebrale”.1 Trattandosi di un evento neurologico transitorio, entra in diagnosi differenziale con una vasta gamma di altre manifestazioni parossistiche, quali gli attacchi ischemici transitori (TIA), le auree emicraniche, alcuni disturbi del movimento, gli episodi lipotimico-sincopali, specifici disturbi del sonno, le manifestazioni psicogene di tipo non epilettico (psychogenic non epileptic-seizures o PNES), solo per citarne alcune.2 Come già ribadito in altra sede,3 il percorso diagnostico differenziale tra questi eventi parossistici può risultare molto difficoltoso, soprattutto per assenza di caratteristiche semeiologiche patognomoniche o univoche, tanto che la percentuale di errore diagnostico può arrivare al 20-30% circa.4 Non è tuttavia obiettivo di tale articolo analizzare le difficoltà legate alla complessa diagnosi differenziale delle diverse manifestazioni neurologiche e non di tipo transitorio. Infatti, l’attenzione sarà focalizzata sull’iter diagnostico-terapeutico in un paziente che abbia presentato una crisi epilettica, e nello specifico una crisi epilettica non provocata.
Si sottolinea che circa l’8%-10% della popolazione sperimenta una crisi epilettica, e circa 1 persona su 26 svilupperà l’epilessia nel corso della sua vita, rendendo le crisi epilettiche uno dei problemi neurologici più comuni.5 Data questa elevata frequenza, la diagnosi e il trattamento dell’epilessia e delle crisi epilettiche sono effettuati da medici che lavorano in centri primari, secondari e terziari, tra cui neurologi, neuropsichiatri infantili, neurochirurghi, medici di pronto soccorso, medici generici e pediatri. La varia gamma di professionisti coinvolti può portare a modelli di cura eterogenei.
In questo contesto, i problemi posti da un paziente con una prima crisi epilettica sono in gran parte definiti dalle peculiarità di questa condizione:
- Le crisi epilettiche sono manifestazioni episodiche che tendono a ripetersi con caratteristiche simili nello stesso paziente, a verificarsi a qualsiasi età e ad essere imprevedibili nella grande maggioranza dei casi;
- Le crisi espongono il paziente a rischi ambientali e limitano la sua autonomia e l’efficienza socioeconomica (con pesanti conseguenze personali e sociali);
- Le crisi epilettiche sono provocate da diverse cause. Poiché a volte sono la manifestazione di una condizione clinica sottostante, possono scomparire quando quest’ultima viene rimossa;
- In molti pazienti, le crisi epilettiche tendono a persistere per un periodo prolungato, a volte per tutta la vita, e richiedono un trattamento cronico con farmaci che non sempre sono efficaci e che possono causare effetti collaterali significativi;
- Le crisi epilettiche possono interferire con diverse scelte personali (scuola, attività professionali, gravidanza, ecc.);
- Talvolta, le crisi rappresentano un’emergenza medica, o almeno sono percepite come tali, e scatenano interventi di emergenza che coinvolgono molti operatori sanitari;
- Le crisi possono verificarsi in pazienti con comorbidità trattate con farmaci potenzialmente in grado di interferire con i farmaci anticrisi.6
Sulla scorta di tali considerazioni è intuitiva l’importanza di una corretta diagnosi.
Si è già detto che un’attenta anamnesi clinica, raccolta sia dal paziente sia da eventuali testimoni dell’evento clinico, è l’aspetto più critico per formulare una diagnosi accurata.3 In alcuni casi, la differenziazione sicura di una crisi epilettica da un evento non epilettico non è possibile, in quanto possono mancare specifici dettagli anamnestici. In assenza di altri dati convincenti, si raccomanda un attento follow-up per chiarire la diagnosi prima dell’inizio di farmaci anticrisi.5 Una volta appurato che l’evento parossistico neurologico transitorio sperimentato dal paziente è una crisi epilettica, la prima fondamentale distinzione che deve essere attuata è quella tra:
- crisi epilettica provocata (o sintomatica acuta): quando si verifica in stretta correlazione temporale con un insulto acuto a carico del Sistema Nervoso Centrale (SNC), insulto che può essere di eziologia metabolica, tossica, strutturale, infettiva o infiammatoria.7
- crisi epilettica non provocata: è implicata l’assenza di un fattore temporaneo o reversibile che abbassi la soglia epilettogena del paziente e che produca una crisi in quell’esatto momento.1
- crisi epilettica riflessa: si tratta di una crisi epilettica provocata con la tendenza a reiterarsi in maniera ripetitiva in risposta al medesimo stimolo, che può essere di diversa natura.1 Gli stimoli più comunemente determinanti crisi epilettiche riflesse sono quelli luminosi, sonori e tattili, sebbene esistano delle forme di epilessia riflessa a fenomeni più variegati, come la lettura, l’azione del mangiare, l’ascolto di un particolare tipo di musica.8
Per poter porre diagnosi di epilessia è sufficiente la presenza di una sola crisi epilettica, ma entrambi i seguenti criteri devono essere rispettati:
- La crisi epilettica deve essere non provocata;1
- Ci deve essere un elevato rischio di recidiva di crisi epilettica identificato come pari ad almeno il 60% nei successivi 10 anni.1 In questo caso ci sono particolari condizioni che si associano a tale percentuale di probabilità di recidiva critica, quali la presenza di una lesione cerebrale strutturale o la presenza di anomalie epilettiformi all’elettroencefalogramma (EEG).1 Tuttavia, non è possibile generalizzare questi concetti e spesso la decisione di formulare o meno la diagnosi di epilessia viene presa sulla base di considerazioni personali. Utile ricordare che la recidiva è funzione del tempo, per cui maggiore è l’intervallo temporale che intercorre dall’ultima crisi, minore è il rischio di recidiva.9
Caso a parte è quello delle crisi epilettiche riflesse, che implicano una predisposizione del soggetto a rispondere in maniera ripetitiva ad un determinato stimolo con una crisi epilettica e, per questo, incontrano la definizione di epilessia1, la quale può presupporre un background genetico eterogeneo.10
In linea generale, l’intervallo di tempo tra l’insulto acuto cerebrale e la comparsa di crisi epilettica necessario per poterla definire sintomatica acuta può essere inferiore o superiore a 7 giorni a seconda della noxa patogena (per esempio, < 7 giorni per l’ictus cerebrale o il trauma cranico maggiore; oltre 7 giorni per le fasi attive di processi infettivi o infiammatori del SNC, quali l’encefalite virale o processi autoimmunitari cerebrali).7
Ciò che sostanzialmente distingue le crisi sintomatiche acute e le crisi epilettiche non provocate è il trattamento, oltre che la diversa percentuale di recidiva e di mortalità (Tabella 1).
 Tabella 1. Differenze terapeutiche e prognostiche tra crisi sintomatiche acute e crisi non provocate.11
Tabella 1. Differenze terapeutiche e prognostiche tra crisi sintomatiche acute e crisi non provocate.11
Quanto più velocemente viene identificata la noxa patogena, tanto più efficace sarà il trattamento della crisi sintomatica acuta, che consiste proprio nella rimozione della causa scatenate.12
L’iter diagnostico-terapeutico da seguire per la diagnosi di crisi epilettica non provocata, dopo la raccolta anamnestica approfondita, include l’esame obiettivo generale e neurologico, esami ematochimici ed indagini neuroradiologiche (per esempio, TC cranio), batteria di test che solitamente viene effettuata nel contesto dell’urgenza.2 Spesso l’EEG non viene eseguito in tale contesto, soprattutto se il paziente recupera completamente coscienza/consapevolezza.2 Se il sospetto di crisi non provocata è forte, il paziente dovrebbe proseguire in tempi brevi il work-up diagnostico presso centri specializzati con staff medico e paramedico esperto.13 Qui, un EEG ed una risonanza magnetica (RM) dell’encefalo secondo il protocollo dell’ILAE HARNESS (Harmonized Neuroimaging of Epilepsy Structural Sequences) dovrebbero essere effettuati.13
Attraverso l’EEG è possibile:2
- supportare la diagnosi clinica di crisi epilettica;
- indirizzare il clinico verso una specifica sindrome epilettica (per esempio, l’ipsaritmia è tipica della sindrome di West);
- identificare soggetti fotosensibili, da cui derivano particolari norme comportamentali da adottare nella vita di tutti i giorni;
- predire il rischio di ricorrenza di crisi. La identificazione di chiare anomalie epilettiformi all’EEG è associata ad un rischio di ricorrenza di crisi dell’83% rispetto al 41% dei soggetti senza tali anomalie;2
- definire se una crisi è effettivamente terminata o se ci troviamo di fronte ad uno stato epilettico.
In caso di un EEG non suggestivo o incerto o effettuato oltre le 4 settimane suggerite dalla NICE, è possibile eseguire un EEG dopo privazione ipnica o durante il sonno, cosa che può incrementare l’attività parossistica epilettiforme2. La negatività di un EEG non esclude la diagnosi di crisi epilettica e/o di epilessia.2
Tramite il protocollo HARNESS di RM encefalo, invece, è possibile identificare alterazioni strutturali cerebrali potenzialmente epilettogene, che permetterebbero di garantire al paziente il miglior approccio terapeutico possibile, che possa per esempio includere lo studio preliminare della chirurgia dell’epilessia.13
Dopo una singola crisi non provocata il neurologo si trova davanti alla scelta di dover iniziare o meno un trattamento anticrisi, soprattutto quando il rischio di recidiva è elevato. Sicuramente la decisione terapeutica è funzione non solo della diagnosi di epilessia, ma anche dei desideri e/o necessità del paziente, del rapporto rischio-beneficio e delle opzioni terapeutiche a disposizione.1
Da un lato deve essere valutato il rischio di ricorrenza di una seconda crisi e dall’altro il beneficio che un eventuale farmaco anticrisi (FAC) può dare, considerando i potenziali effetti collaterali causati da quest’ultimo.1 Per esempio, un paziente potrebbe rifiutare il trattamento, nonostante la presenza di un rischio di recidiva del 60%, o viceversa potrebbe decidere di avviare una terapia anticrisi in assenza di tale rischio, poiché ha uno stile di vita dinamico o semplicemente perché l’assunzione di un FAC lo farebbe sentire “più sicuro”.
Secondo la letteratura il rischio di recidiva dopo una prima crisi epilettica non provocata è del 42% nei successivi due anni, con il 60-70% del rischio di recidiva che si concentra nei 6 mesi successivi al primo episodio e progressivamente decresce col trascorrere del tempo.14
Nella Tabella 2 sottostante sono riportati i fattori associati ad aumentato rischio di recidiva dopo una prima crisi epilettica non provocata.14
 Tabella 2. Fattori clinico-strumentali associati ad aumentato rischio di recidiva dopo una prima crisi non provocata.14
Tabella 2. Fattori clinico-strumentali associati ad aumentato rischio di recidiva dopo una prima crisi non provocata.14
Nella decisione di avviare o meno una terapia con un FAC devono essere considerati due outcome:15
- outcome a breve termine, inteso come il tempo alla recidiva;
- outcome a lungo termine, ovvero il tempo di remissione a 2 anni di distanza dall’evento indice.
L’influenza dell’inizio immediato del trattamento farmacologico cronico sul rischio di recidiva di crisi è stata valutata da una serie di studi randomizzati controllati tra cui lo studio MESS (Multicentre Study of Early Epilepsy and Single Seizures)16 che ha messo a confronto 812 pazienti che avevano sperimentato un singolo episodio di natura epilettica e 631 pazienti con due o più crisi epilettiche. Nel gruppo di pazienti con singola crisi epilettica c’era un rischio di ricorrenza delle crisi a 2 anni significativamente più elevato se il trattamento era rimandato (39%) rispetto a chi invece lo aveva iniziato da subito (32%).16 In merito alla remissione a 2 anni, il gruppo di pazienti che aveva avviato precocemente il trattamento anticrisi presentava percentuali maggiori (69%) rispetto al gruppo con trattamento differito (61%).16
Tuttavia, tale differenza tra i due gruppi non era confermata a lungo termine, tanto che gli autori stessi specificano che l’inizio immediato di un trattamento anticrisi non ha effetto a lungo termine sulla prognosi dell’epilessia.17 Analizzando i principali fattori associati a maggior rischio di recidiva delle crisi, questi erano rappresentati da: numero di crisi prima della randomizzazione, EEG alterato e presenza di alterazioni neurologiche, quali segni neurologici o difficoltà dell’apprendimento/disabilità intellettiva.17
Partendo da questa considerazione, è stato creato uno score per stratificare i pazienti sulla base del rischio di recidiva (basso, intermedio, elevato), mostrato nella tabella sottostante (Tabella 3).
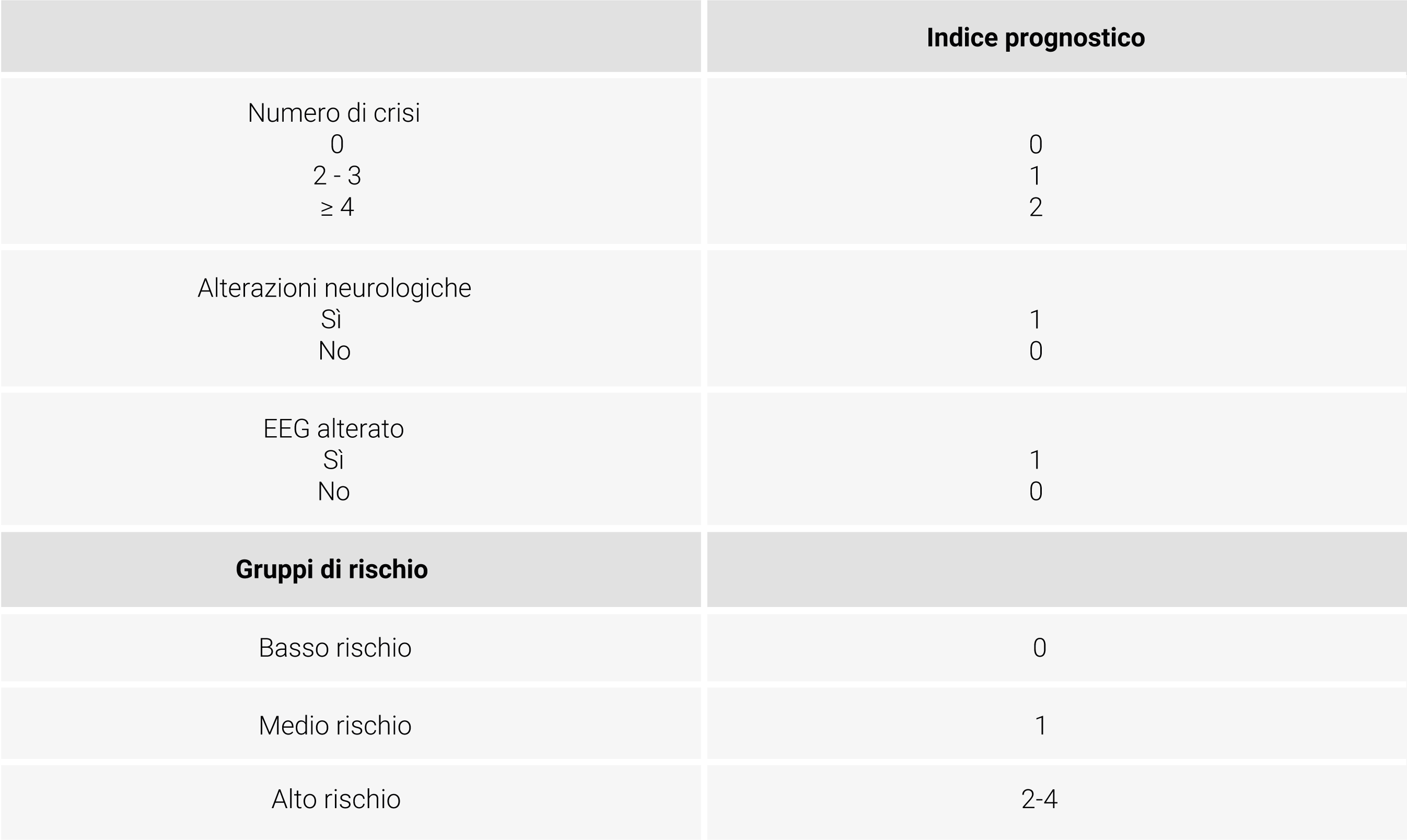 Tabella 3. Indice prognostico dal trial MESS.17
Tabella 3. Indice prognostico dal trial MESS.17
Secondo tale score, gli individui che presentano più crisi epilettiche non provocate sono a maggior rischio di recidiva di crisi rispetto a chi ne presenta soltanto una.17
In caso di singola crisi epilettica non provocata, una serie di punti dovrebbe essere discussa con il paziente ed i suoi caregiver per decidere se iniziare un trattamento specifico:2
- Rischio di ricorrenza delle crisi. Come già esposto in precedenza, il rischio di ricorrenza delle crisi può variare nel breve termine se un trattamento con FAC viene avviato. Il paziente deve essere edotto del fatto che nei due anni immediatamente successivi all’evento indice14 il rischio di recidiva è massimo e che avviare un trattamento anticrisi non cambia la prognosi dell’epilessia a lungo termine. In presenza di anomalie epilettiformi all’EEG o alterazioni strutturali alla RM encefalo, il rischio di ricorrenza aumenta.1
- Caratteristiche del paziente. Fattori demografici da tenere in considerazione nella scelta di avviare o meno il trattamento anticrisi sono certamente rappresentati dall’età e dal sesso del paziente. Un paziente anziano è a maggior rischio di danno fisico (fratture, traumi...) e conseguente ospedalizzazione, se paragonato ad un paziente giovane adulto. Capitolo corposo e tutt’oggi motivo di accesa discussione in ambito epilettologico è quello delle donne con epilessia in età fertile.
L’epilessia - ed il suo trattamento - non è una controindicazione ad un eventuale concepimento, ma molteplici aspetti devono essere presi in considerazione prima di avviare un progetto di gravidanza. In particolare, bisognerebbe scegliere sin dal primo incontro con la donna in età fertile un FAC che non abbia un potenziale teratogeno, ma che sia appropriato per la forma di epilessia di cui la paziente è portatrice.18 La paziente stessa dovrebbe essere edotta sui rischi che non solo il trattamento anticrisi, ma anche la ricorrenza di crisi in gravidanza potrebbero arrecare al feto (ipossia, morte intrauterina, disabilità neurocognitiva).18 - Rischio di effetti collaterali. Il paziente deve essere informato che la percentuale di presentare effetti collaterali da FAC varia dal 10 al 30%, sebbene questi possano essere transitori e presentarsi nella fase iniziale della loro assunzione o in corso di titolazione del farmaco.2
- Preferenze del paziente e stile di vita. A causa dello stigma legato all’epilessia, il paziente potrebbe decidere di procrastinare l’avvio di una terapia. Tuttavia, è dovere del medico informarlo sulle limitazioni previste dalla legge in merito alla patente di guida, variabili da nazione a nazione, ma che in linea di massima prevedono un periodo di tempo di libertà da crisi prima di procedere all’assegnazione della patente.19 Così come pazienti che svolgono particolari attività lavorative (per esempio utilizzo di macchinari pesanti, lavori ad alta quota o turni lavorativi notturni) devono essere informati sui fattori che possono potenzialmente abbassare la soglia epilettogena (privazione ipnica) ed esporli a pericolo di vita.19 La discussione sulla morte improvvisa in epilessia (Sudden Unexpected Death in Epilepsy, SUDEP) è un tema delicatissimo, ma che deve essere affrontato, soprattutto nel caso di pazienti che presentino più fattori di rischio per essa.20
Una volta che si sia raggiunta la decisione di avviare una terapia, è di vitale importanza scegliere il FAC più appropriato per la forma di epilessia del paziente (focale versus generalizzata) e, nel caso in cui si abbiano dubbi sul tipo di epilessia, optare per un FAC ad ampio spettro potrebbe essere una valida opzione terapeutica.2,21 Altri fattori che devono guidare nella scelta del farmaco sono le proprietà farmacocinetiche e farmacodinamiche con le possibili interazioni farmaco-farmaco, il profilo di sicurezza e tollerabilità del farmaco, le comorbidità del paziente (per esempio l’insufficienza renale o epatica, l’uso concomitante di anti-coagulanti orali o la presenza di comorbidità psichiatriche). Nella Tabella 4 sono riassunte le caratteristiche che possono rendere più o meno appropriato un FAC per uno specifico paziente.22
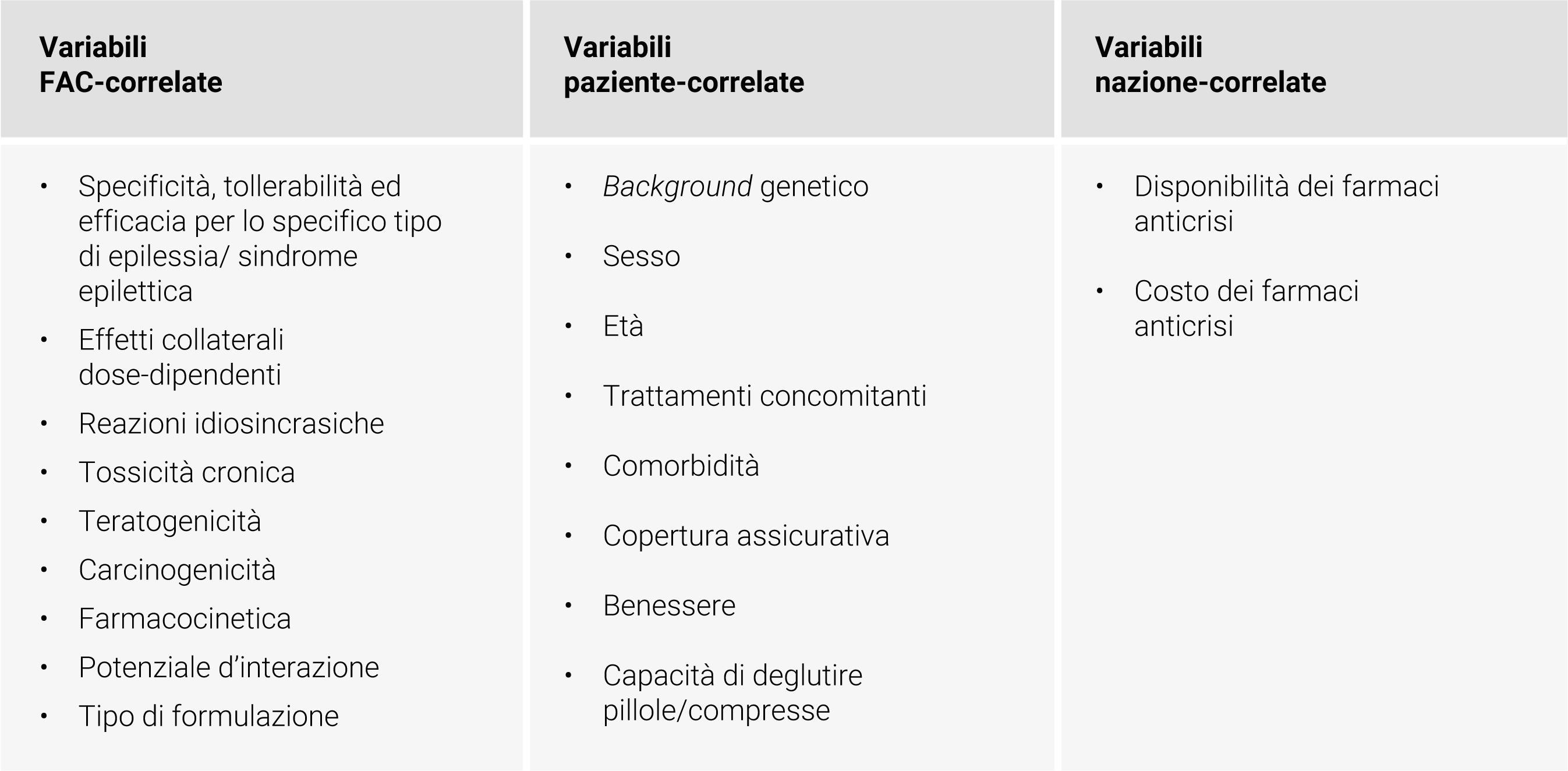 Tabella 4. Variabili che influenzano la scelta del FAC più appropriato nei pazienti con epilessia di nuova diagnosi o non trattata.22
Tabella 4. Variabili che influenzano la scelta del FAC più appropriato nei pazienti con epilessia di nuova diagnosi o non trattata.22
Quale che sia il FAC scelto, gli obiettivi da tenere a mente devono essere i seguenti:23
- Garantire la migliore qualità di vita possibile compatibilmente con la severità della forma epilettica del paziente e le sue comorbidità psico-fisiche;
- Ottenere il controllo delle crisi, ove possibile;
- Ridurre la severità delle crisi;
- Sopprimere l’attività elettrica subclinica;
- Evitare gli effetti collaterali dei farmaci anticrisi;
- Considerare le eventuali comorbidità.
Conclusioni
L’inquadramento di un evento neurologico transitorio è spesso difficoltoso per il clinico. L’identificazione di una crisi epilettica, supportata dalle informazioni clinico-anamnestiche e dai reperti diagnostico-strumentali, non è da sola sufficiente per il successivo approccio terapeutico, considerato che il trattamento di una crisi sintomatica acuta è causale, mentre quello di una crisi non provocata è rappresentato - e non sempre - dai farmaci anticrisi. Una volta diagnosticata una crisi epilettica non provocata, il clinico ha l’arduo compito di valutare se il rischio di recidiva della manifestazione è uguale o superiore al 60% e, in tal caso, dovrebbe discutere con il paziente sull’eventualità di avviare un trattamento cronico anticrisi, soppesando il rapporto rischio (scarsa tollerabilità, stigma, interazioni farmacologiche) / beneficio (libertà da crisi, sicurezza alla guida, sul lavoro e nella vita quotidiana) per ogni singolo paziente.


Lascia un commento