Una panoramica del terzo incontro FAD HEpaticLab
Il terzo e ultimo incontro del ciclo FAD ECM HEpaticLab Approccio sistematico all’encefalopatia epatica (EE): oltre la variabilità clinica, realizzato con il contributo non condizionato di Alfasigma, è andato in onda lo scorso 16 giugno.
Il corso, che fa parte di un percorso di formazione articolato in tre talk show in modalità live che complessivamente forniranno 36 crediti ECM, attivo in modalità asincrona fino al 31 dicembre 2025, ha come obiettivo di promuovere una discussione articolata sul riconoscimento precoce della EE: dai criteri diagnostici differenziali al management clinico.
In questo corso i relatori sono:
Stefano Fagiuoli Professore Ordinario di Gastroenterologia, Dipartimento di Medicina e Chirurgia, Università degli Studi di Milano Bicocca
Giacomo Germani Professore Associato di Gastroenterologia, Dipartimento di Scienze Chirurgiche Oncologiche e Gastroenterologiche – DiSCOG, Università degli Studi di Padova
Ignazio Grattagliano Medico di Medicina Generale, Bari
Alessandra Ana Maria Pagani Dirigente Farmacista Ospedaliero, ASST Papa Giovanni XXIII, Bergamo
Stefano Fagiuoli - Analisi dati epidemiologici di diagnosi e terapia dell'encefalopatia epatica: percezione del problema in ospedale e territorio
Sebbene la maggior parte dei pazienti con cirrosi ed encefalopatia acuta presenti un quadro clinico tipico compatibile con encefalopatia epatica manifesta (OHE), caratterizzato da iperammoniemia, segni di scompenso (es. ascite) e/o shunt portosistemici, in assenza di tali elementi il clinico deve considerare in modo ampio e sistematico la presenza di altri fattori o cofattori responsabili di delirium sottosindromico e coma. Tra questi rientrano:
- infezioni (es. sepsi),
- infiammazioni non infettive (es. vasculiti),
- carenze nutrizionali (es. tiamina),
- fattori di rischio per encefalopatie metaboliche non epatiche (es. uremia, ipoglicemia, tossicità da farmaci),
- ipossia o ipotensione (es. scompenso cardiaco o sindrome epatopolmonare grave),
- traumi o patologie cerebrovascolari (es. ematoma subdurale).
Inoltre, patologie predisponenti come la malattia dei piccoli vasi cerebrali, il declino cognitivo legato all’età e la fragilità o declino fisico (ridotta riserva fisiologica) possono ridurre la soglia per lo sviluppo di encefalopatia acuta nei pazienti critici, sia con che senza cirrosi.
Dal punto di vista strutturale il sistema spinge molto verso la creazione di reti assistenziali, con una forte integrazione tra l’assistenza primaria, centrata sul medico di medicina generale, e le cure specialistiche.
Oltre a:
-
Continuità assistenziale, modulata sulla base dello stadio evolutivo e sul grado di complessità della patologia
-
Ingresso precoce della persona con malattia cronica nel percorso diagnostico-terapeutico multidisciplinare
-
Potenziamento delle cure domiciliari e la riduzione dei ricoveri ospedalieri, anche attraverso l’uso di tecnologie innovative di “tecno-assistenza” ·
-
Modelli assistenziali centrati sui bisogni “globali” del paziente, non solo clinici.
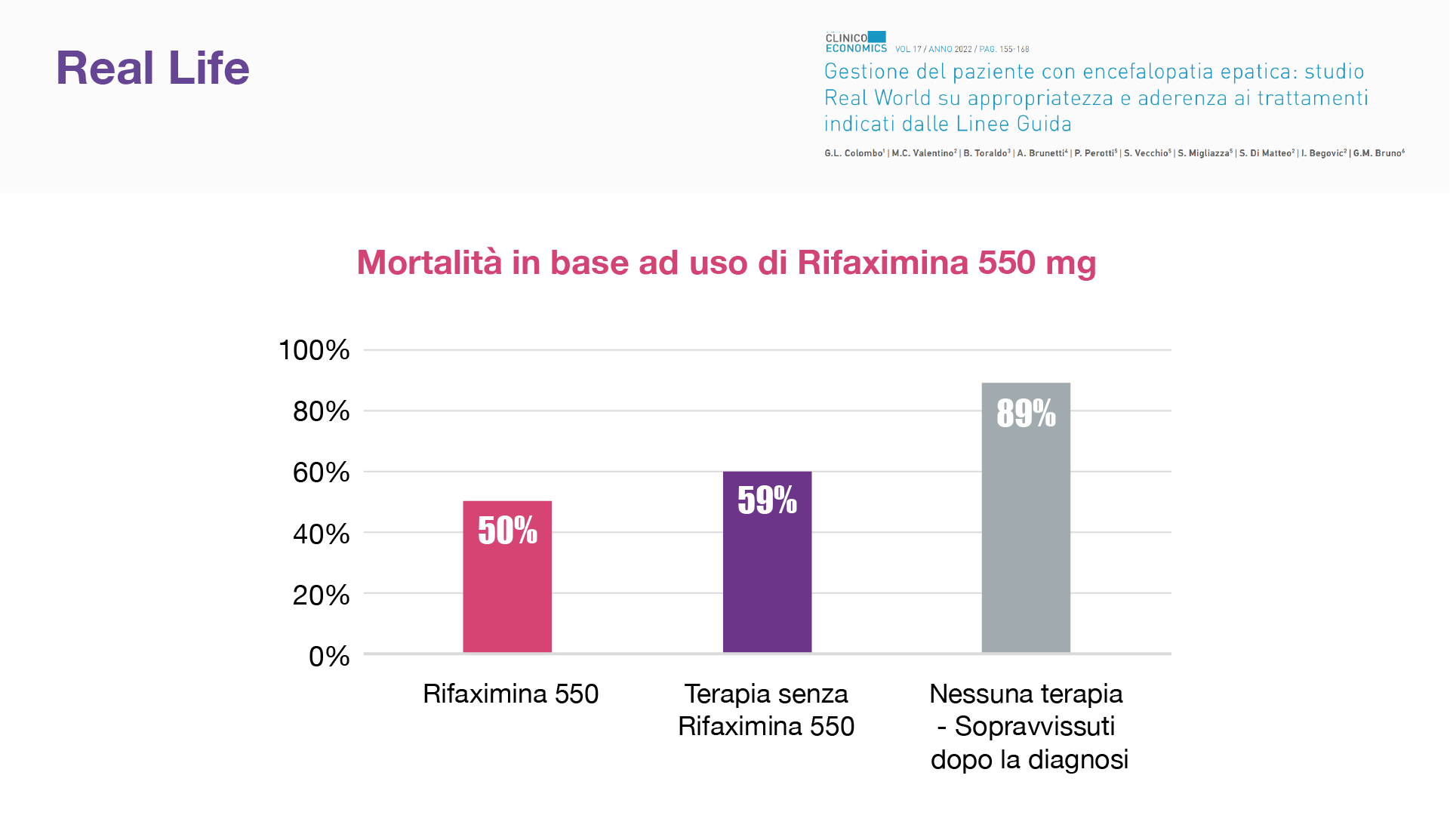
Ma sul territorio la realtà è che non contempla solamente che i pazienti, compresi quelli dimessi dall’ospedale, non sono sempre trattati adeguatamente ma la compliance ai trattamenti crolla drasticamente di quasi il 50%, nell’arco di 4-6 mesi. Il 65% dei pazienti dimessi da strutture ospedaliere nazionali con una diagnosi di EE non riceve la terapia più appropriata, cioè la combinazione di lattulosio e rifaximina. Oltre al fatto che solo in un terzo dei pazienti che vengono trattati con la combinazione, utilizza la formulazione appropriata. Questo ha un impatto clamoroso sulla sopravvivenza e sulla mortalità. C’è un gap culturale fra gli specialisti da colmare e a breve.
Ignazio Grattagliano - Strategie per ottimizzare la cogestione di un paziente complesso
I pazienti con malattie croniche complesse necessitano di una presa in carico precoce ed efficiente senza discontinuità. Permangono però degli unmet needs a cui bisogna far fronte:
- Creazione di un coordinamento dell’assistenza per contenere il costo delle malattie croniche e per una migliore governance clinico-assistenziale.
- Sviluppo di sistemi e strumenti di sanità pubblica e di medicina della persona per la salvaguardia dell’economia sanitaria e per non creare diseguaglianze.
- Accessibilità ed utilizzo immediato dei farmaci più efficaci o rischio di costi di gestione più elevati
Come si fa?
- Cambiare la logica conservatrice del sistema, i compartimenti stagni, i ruoli bloccati e stantii
- Eliminare i costi occulti (ostacoli e burocrazia)
- Portare la diagnostica di primo livello e le terapie vicino al paziente senza passaggi intermedi e dispersioni (prossimità e capillarità delle cure)
- Spostare molti interventi sanitari sulle cure primarie migliorando il coordinamento
- Organizzare una prevenzione attiva
- Limitare l’intervento specialistico alle cure di alta-altissima intensità
- Creare collegamento in rete dei professionisti e delle strutture sanitarie
- Downgrade economico: le cure devono costare il meno possibile
- Educare alla partecipazione attiva della persona / care-giver al processo di cura
Non bisogna poi dimenticare che la malattia evolve e quindi:
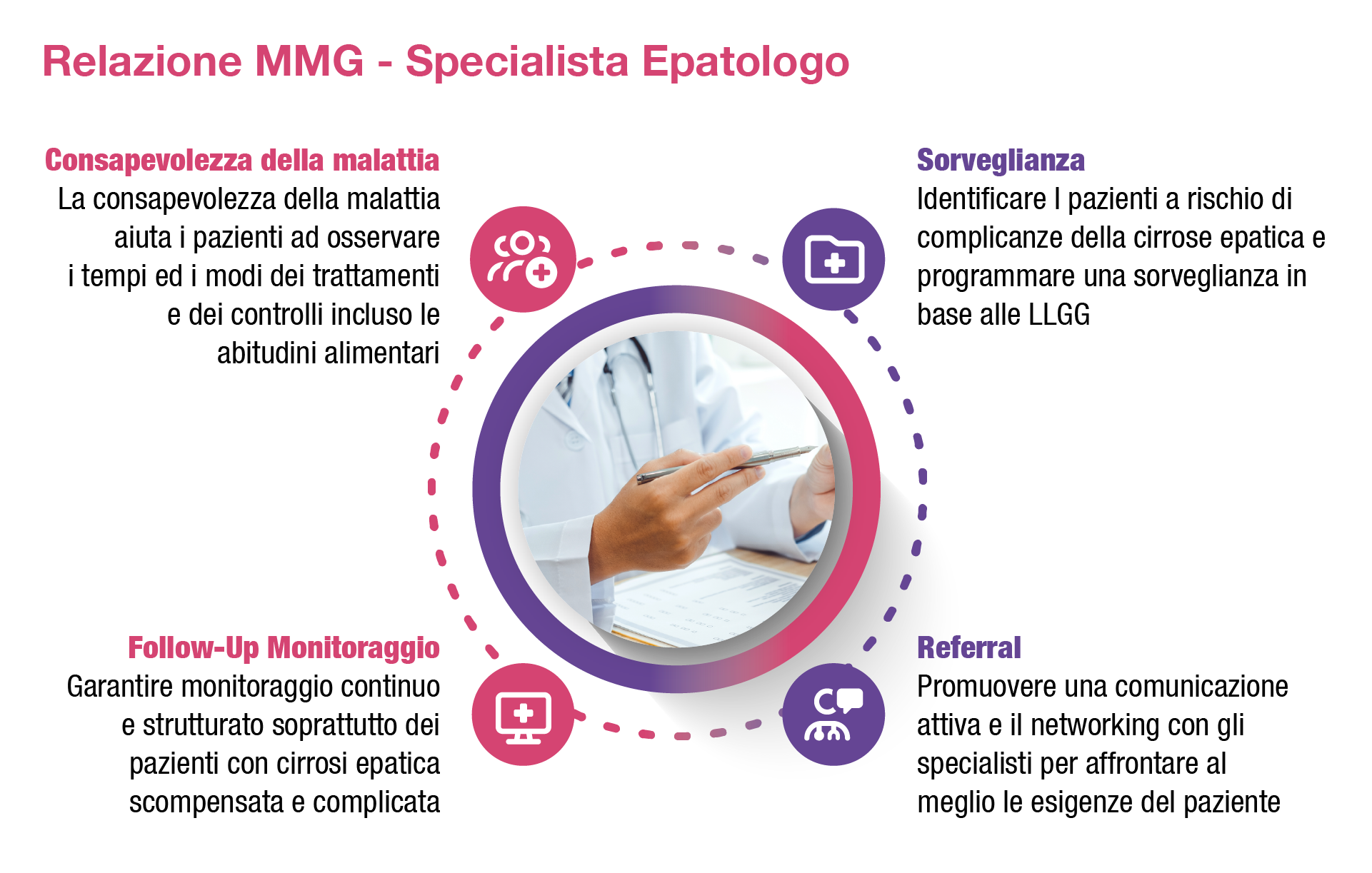
- Il MMG avrà in carico condiviso con lo/gli Specialista/i il paziente in trattamento, il paziente differibile e il non candidabile, il paziente con complicanze della malattia, il candidato al trapianto ed il trapiantato.
- La Rete garantisce la trasparenza delle procedure diagnostiche e la tracciabilità delle decisioni terapeutiche attraverso la buona pratica clinica (criteri di priorità per l’accesso alle cure, l’organizzazione di un corretto follow-up).
Alessandra Ana Maria Pagani - Il ruolo del farmacista ospedaliero nel trattamento della EE
La Dott.ssa riprende i passaggi chiavi per la gestione e il trattamento del paziente con EE.
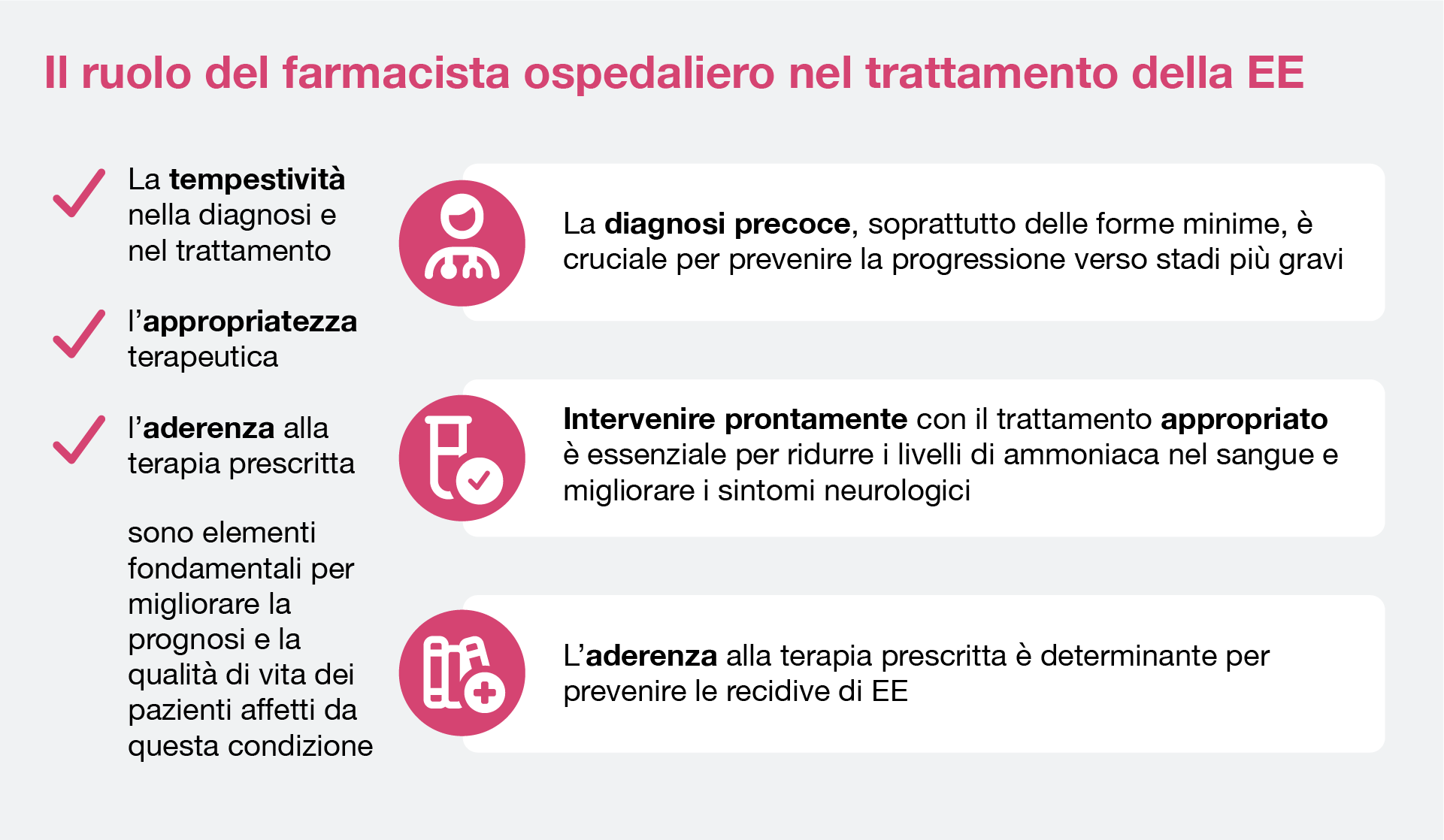
Analizzando questi 3 elementi chiave si intravede dove il ruolo del farmacista ospedaliero può essere di aiuto:
- Pronta disponibilità delle terapie: Il Prontuario Ospedaliero
Il Prontuario Ospedaliero è un elenco ufficiale e selezionato dei farmaci autorizzati all’uso all’interno di una specifica struttura sanitaria. Questo documento viene redatto, aggiornato e gestito dalla Commissione Terapeutica Aziendale (o Ospedaliera), in collaborazione con il servizio di farmacia.
Il Farmacista Ospedaliero svolge anche un ruolo fondamentale nell’analisi e nella selezione della formulazione più appropriata dei farmaci, al fine di garantire la continuità terapeutica ottimale per una specifica patologia.
In questo caso si parla di:
- Zuccheri non assorbibili (lattulosio/lattitolo)
- Antibiotici non assorbibili (rifaximina)
- Altri prodotti: BCAA, PEG, LOLA (sperimentali)
-
L’ Appropriatezza terapeutica: La Riconciliazione Farmacologica (Raccomandazione N. 17)
La riconciliazione farmacologica è un atto medico che consiste nel ricavare tutte quelle informazioni sulle terapie assunte dal paziente che servono al clinico per capire se la terapia deve restare la stessa o deve essere modificata, in fase di degenza ospedaliera e nel follow up.
-
L’ aderenza alla terapia prescritta
Il Farmacista Ospedaliero può intervenire per facilitare l’aderenza al trattamento.
-
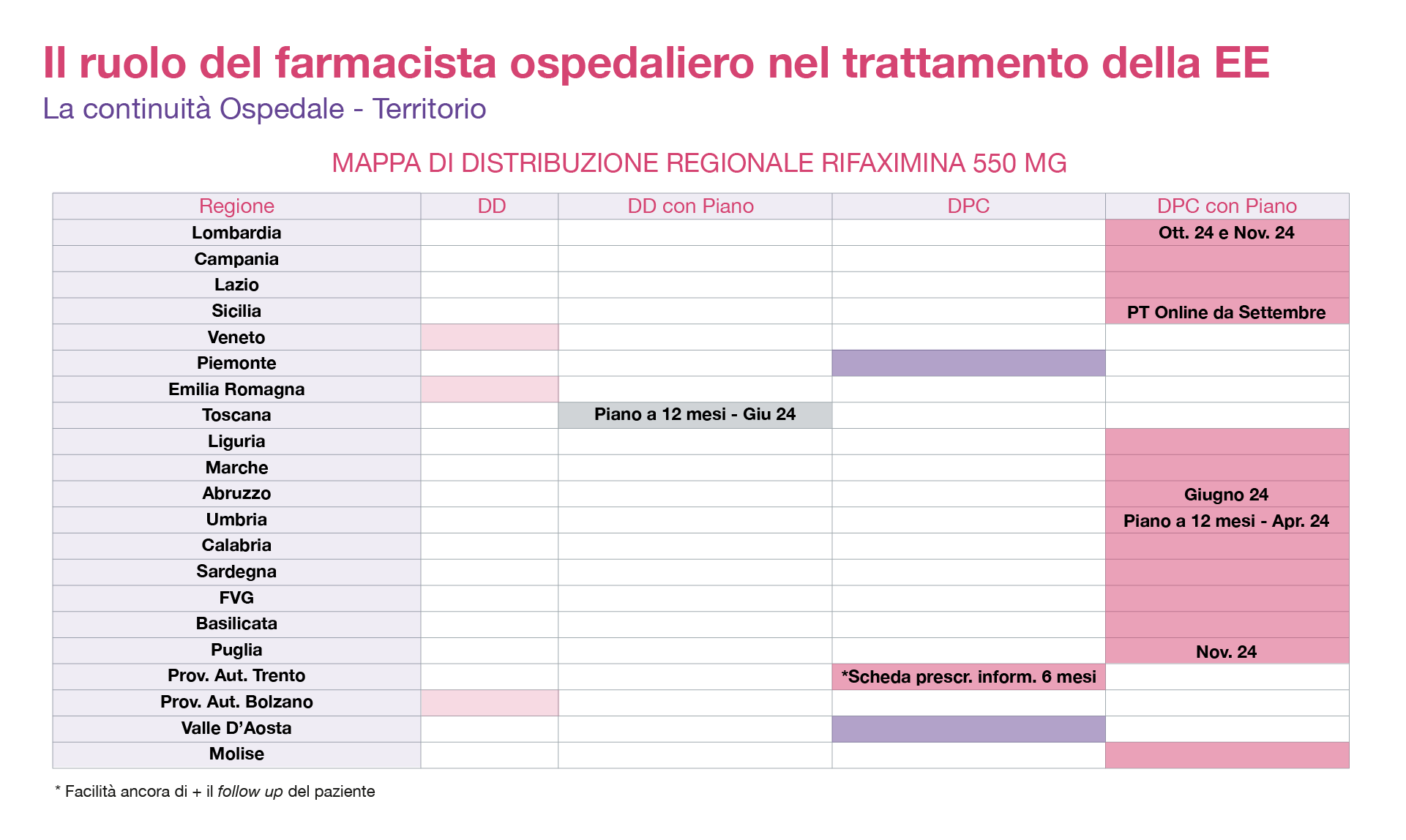
La continuità Ospedale - Territorio
In ogni regione italiana c’è una modalità di prescrizione diversa, che impatta negativamente con l’accesso alle cure da parte del paziente. Se si considera rifaximina 500 mg, ci sono delle regioni che utilizzano la rifaximina 500 mg, esclusiva ospedaliera, altre regioni hanno la distribuzione diretta con piano terapeutico, altre ancora utilizzano il doppio canale con prescrizione dello specialista e altre come la Lombardia, in cui il farmaco è reperibile nelle farmacie territoriali con prescrizione di un piano terapeutico della validità di 6 mesi. In questo caso il MMG può prescrivere rifaximina 500 mg, entro la validità del piano.
 Concludendo, il farmacista ospedaliero non si limita a fornire informazioni tecniche, ma svolge un ruolo di collegamento tra ospedale, paziente e caregiver, contribuendo a:
Concludendo, il farmacista ospedaliero non si limita a fornire informazioni tecniche, ma svolge un ruolo di collegamento tra ospedale, paziente e caregiver, contribuendo a:
- Garantire la tempestività delle cure
- Assicurare l’appropriatezza terapeutica
- Favorire l’aderenza al trattamento
- Promuovere la continuità assistenziale tra ospedale e territorio
Giacomo Germani - Encefalopatia: impatto sulla qualità di vita
La qualità della vita è un concetto multidimensionale che considera in modo globale tutti gli aspetti del benessere umano, includendo le capacità fisiche e cognitive, il comportamento funzionale, lo stato emotivo e l’adattamento psicosociale. Una condizione come la EE, che compromette le funzioni cognitive e sociali, esercita un impatto estremamente rilevante e destabilizzante sulla qualità di vita quotidiana del paziente. La malattia epatica incide profondamente sulla vita quotidiana dei pazienti, spesso generando sentimenti di solitudine, stigmatizzazione e ansia, oltre a limitazioni fisiche. Le alterazioni neuropsicologiche associate alla EE aggravano ulteriormente queste difficoltà, compromettendo in modo significativo le attività quotidiane e le relazioni sociali. L’encefalopatia epatica minima compromette negativamente la qualità di vita.
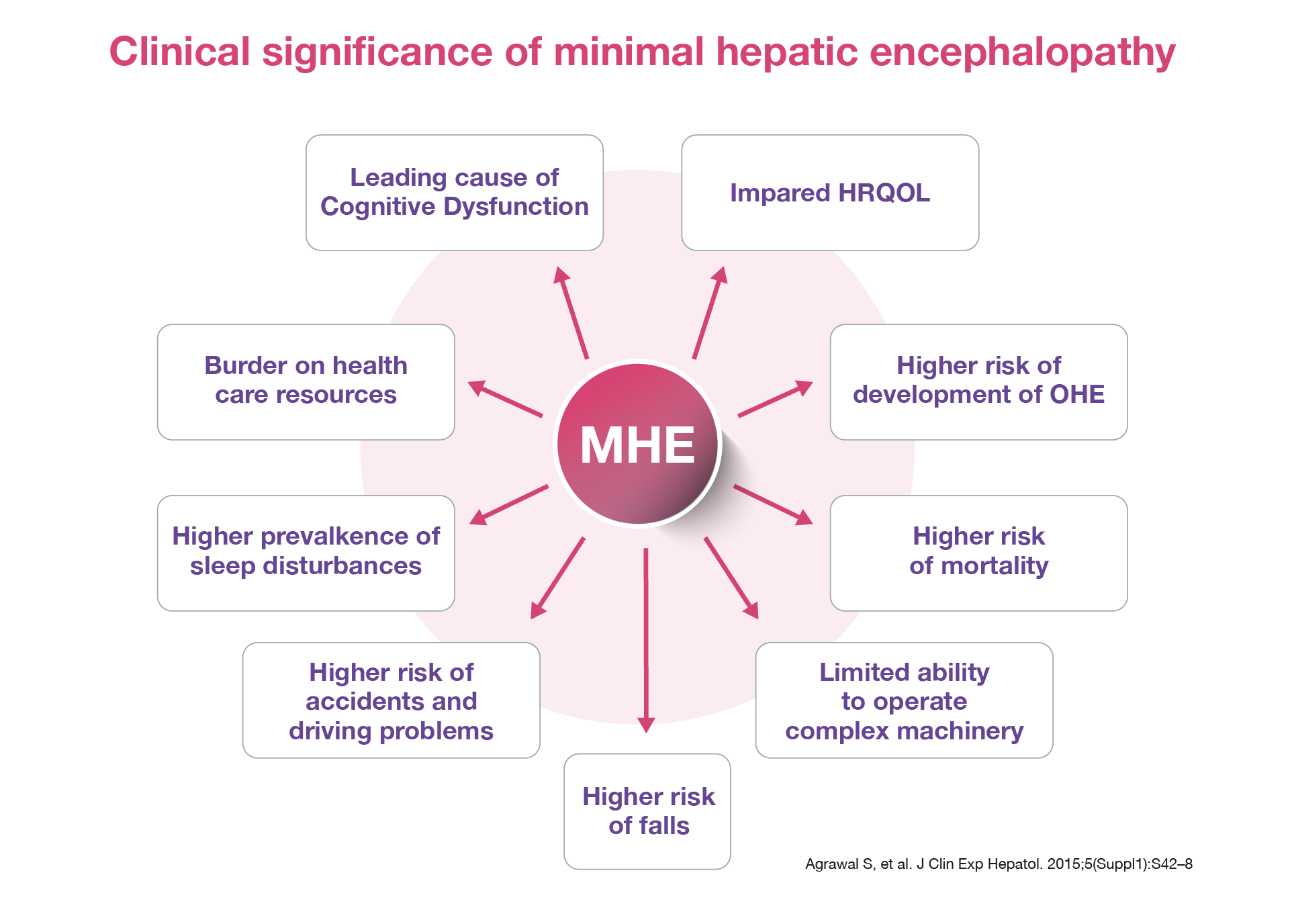
Le attività complesse che richiedono attenzione, elaborazione delle informazioni e abilità psicomotorie sono principalmente quelle più colpite. Le funzioni di base legate alla cura di sé nella vita quotidiana, come l’igiene personale, il vestirsi e fare la spesa, risultano invece generalmente preservate. Ma ci sono tantissime alterazioni che pregiudicano le attività quotidiane come le alterazioni del sonno o la capacità di guidare l’auto. La EE è associata a una compromissione delle capacità di guida, evidenziata sia attraverso test su strada reale sia tramite simulatori di guida. La malattia influisce negativamente sulle abilità di guida a causa di:
- ridotta attenzione,
- scarsa capacità di inibizione delle risposte,
- rallentata elaborazione delle informazioni.
La EE è associata, inoltre ad un aumentato rischio di cadute, che comporta una significativa riduzione della qualità della vita. Il rischio aumentato di cadute è attribuibile a deficit di attenzione, compromissione della coordinazione vasomotoria, rallentamento dei tempi di reazione e della velocità psicomotoria. Le cadute frequenti, associate a un’elevata prevalenza di osteoporosi, espongono questi pazienti a un maggiore rischio di fratture e interventi chirurgici correlati, con conseguente incremento di morbidità, scompenso clinico e mortalità. Tutto ciò si riflette negativamente anche sulla vita dei familiari del paziente e comporta un rilevante impatto economico per la società.

Lascia un commento